El imperativo moral a favor del coste-efectividad
Center For Global Development, 2013.
El imperativo moral a favor del coste-efectividad de Toby Ord fue publicado en marzo de 2013 en el Center For Global Development y de nuevo en octubre de 2019 en Effective Altruism: Philosophical Issues.
El ensayo explora la relevancia moral del coste-efectividad, una importante herramienta para entender la relación entre recursos y resultados, ilustrando lo que la salud mundial pierde en términos morales cuando se ignora dicho coste-efectividad.
El coste-efectividad es una de las cuestiones más importantes de la salud global desde el punto de vista moral. Esta afirmación sorprenderá a muchos, ya que las conversaciones sobre la ética de la salud global suelen centrarse en cuestiones morales más tradicionales como la justicia, la igualdad y la libertad. Aunque estas cuestiones también son importantes, a menudo quedan eclipsadas por el coste-efectividad. En este texto, explicaré cómo ocurre esto y lo que significa para la salud global.
El panorama del coste-efectividad en la salud global
La importancia del coste-efectividad radica en que varía muy notablemente entre distintas intervenciones. Empecemos con un ejemplo sencillo para mostrar cómo esto se convierte en una consideración moral. Supongamos que tenemos un presupuesto de 40.000 dólares que podemos gastar como queramos para combatir la ceguera. Una cosa que podríamos hacer es proporcionar perros guía a personas ciegas en Estados Unidos para ayudarles a sobrellevar su discapacidad. Esto cuesta unos 40.000 dólares debido al entrenamiento que requieren el perro y su destinatario.1 Otra opción es pagar operaciones quirúrgicas para revertir los efectos del tracoma en África. Esto cuesta menos de 20 dólares por paciente curado2. Hay muchas otras opciones, pero, para simplificar, consideremos solo éstas dos.
Podríamos, por tanto, utilizar todo nuestro presupuesto para proporcionar un solo perro guía, ayudando a una persona a superar los retos de la ceguera, o podríamos utilizarlo para curar a más de 2.000 personas de la ceguera. Si pensamos que todas las personas tienen el mismo valor moral, la segunda opción es más de 2.000 veces mejor que la primera. Dicho de otro modo, la primera opción desperdicia aproximadamente el 99,95 % del valor que podríamos haber producido.
Este ejemplo ilustra el punto básico, pero también es poco realista en un par de aspectos. En primer lugar, es raro que los tratamientos en Estados Unidos se intercambien por tratamientos en otros lugares. Los presupuestos sanitarios suelen tener más restricciones, como que sólo se gasten en personas de un país rico en concreto, o sólo en personas de una determinada categoría de países pobres. En segundo lugar, a menudo tenemos un abanico de opciones. En tercer lugar, y lo más importante, la clase de intervenciones consideradas suele ser lo bastante diversa como para que resulte difícil hacer comparaciones directas entre los efectos de dos intervenciones.
Los economistas de la salud y los filósofos morales tienen una respuesta al tercer asunto. Utilizan medidas de los beneficios para la salud lo suficientemente versátiles como para poder comparar los valores de dos beneficios cualesquiera. La medida estándar en salud global es el año de vida ajustado por discapacidad (DALY, por sus siglas en inglés). Esta medida refleja el deterioro de las condiciones de salud en términos del número de años de vida perdidos debido a la condición más el número de años vividos con discapacidad, multiplicado por un número que representa la gravedad de la discapacidad. Por ejemplo, una afección que provoque una muerte prematura, restando cinco años de vida, y que los últimos diez años se vivan con sordera se valoraría en 5 + (10 x 33,3 %) = 8,33 DALYs.
El cálculo de los DALYs presenta una serie de complicaciones y opciones que han dado lugar a una serie de versiones sutilmente diferentes de los DALYs y de otras unidades estrechamente relacionadas llamadas QALYs. La más importante es la cuestión de las ponderaciones que representan la gravedad media de una determinada discapacidad. También hay que tener en cuenta las tasas de descuento y las ponderaciones por edad.
Diferentes elecciones razonables de estos parámetros podrían cambiar el número de DALYs debidos a una dolencia en un pequeño porcentaje o hasta por un factor de dos. Por lo tanto, los DALYs deben considerarse solo como una medida aproximada del detrimento de las diferentes enfermedades. Podría parecer que una medida tan aproximada tiene poca utilidad. Esto sería cierto si la diferencia de coste-efectividad entre las intervenciones fuera también de un factor de dos, pero como a menudo es de un factor de cien o más, una medida aproximada es perfectamente adecuada para hacer las comparaciones clave.
Abordemos ahora los tres asuntos, examinando un ejemplo del mundo real de financiación de la prevención o el tratamiento del VIH y el SIDA. Consideremos cinco tipos de intervenciones: el tratamiento quirúrgico del sarcoma de Kaposi (una enfermedad que define el SIDA), la terapia antirretroviral para combatir el virus en las personas infectadas, la prevención de la transmisión del VIH de madre a hijo durante el embarazo, la distribución de preservativos para prevenir la transmisión de forma más general y la educación de los grupos de alto riesgo, como los trabajadores del sexo. En principio, no está muy claro cuál de estas intervenciones sería mejor financiar, y se podría suponer que tienen aproximadamente la misma importancia. Sin embargo, el compendio más completo sobre coste-efectividad en salud global, el informe Prioridades de Control de Enfermedades en los Países en Desarrollo, 2ª edición (en adelante DCP2, por sus siglas en inglés), enumera su coste-efectividad estimado de la siguiente manera:3
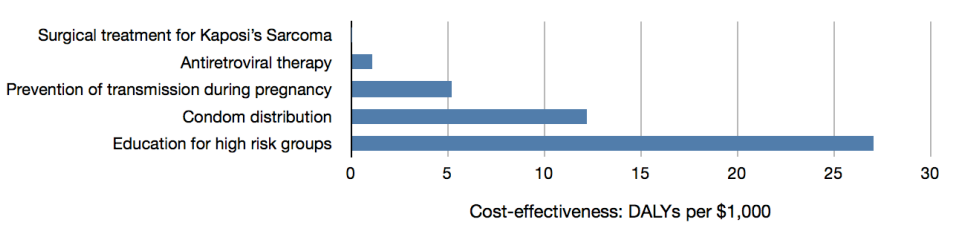
Conviene señalar las grandes diferencias entre el coste-efectividad de cada tipo de intervención. El tratamiento del sarcoma de Kaposi no puede verse en el gráfico a esta escala, pero eso solo indica que las otras intervenciones son buenas y no que este tratamiento sea malo: el tratamiento del sarcoma de Kaposi se considera coste-efectivo en un entorno de países ricos. Se estima que la terapia antirretroviral es 50 veces más coste-efectiva que el tratamiento del sarcoma de Kaposi; la prevención de la transmisión durante el embarazo es 5 veces más coste-efectiva que ésta; la distribución de preservativos es aproximadamente dos veces más coste-efectiva que ésta; y la educación para los grupos de alto riesgo es de nuevo dos veces más coste-efectiva. En total, se estima que la mejor de estas intervenciones es 1400 veces más coste-efectiva que la menos buena, es decir, más de 1400 veces mejor de lo que tendría que ser para ser financiada en los países ricos.
Esta divergencia es aún mayor si se comparan las intervenciones dirigidas a diferentes tipos de enfermedades. El DCP2 incluye estimaciones de coste-efectividad para 108 intervenciones sanitarias, que se presentan en el siguiente gráfico, ordenadas de menor a mayor coste-efectividad4.
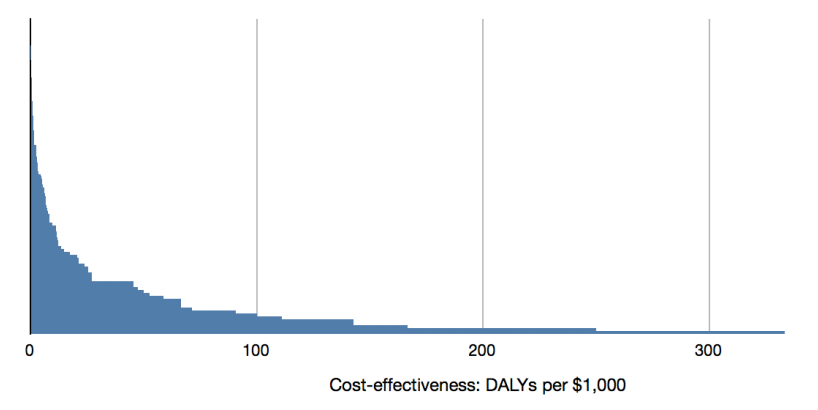
Esta muestra más amplia de intervenciones es aún más dispar en términos de coste-efectividad. La intervención menos coste-efectiva analizada sigue siendo el tratamiento del sarcoma de Kaposi, pero también hay intervenciones hasta diez veces más coste-efectivas que la educación para los grupos de alto riesgo. En total, las intervenciones se reparten en más de cuatro órdenes de magnitud, oscilando entre 0,02 y 300 DALYs por cada 1.000 dólares, con una mediana de 5. Así, trasladar el dinero de la intervención menos efectiva a la más efectiva produciría unas 15.000 veces el beneficio, e incluso pasarlo de la intervención mediana a la más efectiva produciría unas 60 veces el beneficio. También puede verse que, debido a la distribución sesgada, las intervenciones más coste-efectivas producen una cantidad desproporcionada de beneficios. Según los datos del DCP2, si financiáramos todas estas intervenciones por igual, el 80 % de los beneficios los produciría el 20 % de las intervenciones más coste-efectivas.
Hay que tener en cuenta que se trata de meras estimaciones del coste-efectividad y que puede haber menos variación entre los valores reales y subyacentes del coste-efectividad. Sin embargo, aunque las intervenciones más coste-efectivas sean una décima parte de lo que sugieren estas cifras y las menos coste-efectivas sean diez veces mejores de lo que parecen, seguiría habiendo un factor de 150 entre ellas.
Además, ha habido intervenciones sanitarias aún más coste-efectivas que cualquiera de las estudiadas en el DCP2. Por ejemplo, consideremos los progresos realizados para evitar la pérdida de vidas a causa de enfermedades prevenibles por vacunación, diarrea, malaria y viruela, que se resumen en el siguiente gráfico:5
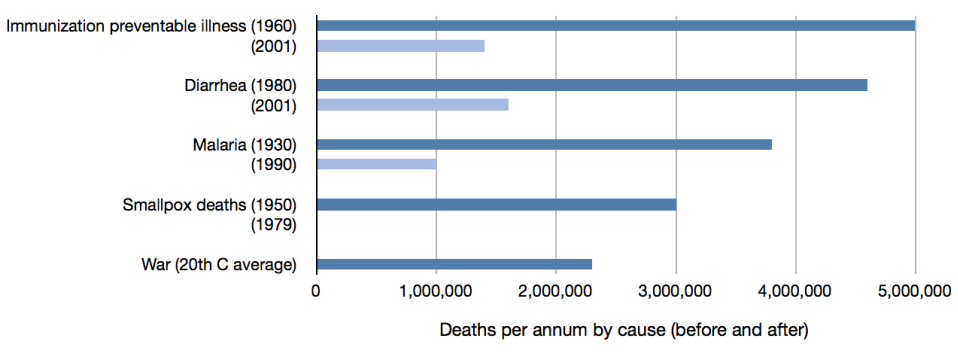
En todos los casos, nuestras intervenciones han provocado al menos 2,5 millones de muertes menos al año. Para ayudar al lector a comprender la magnitud de estos logros, he añadido una barra final que muestra el número medio de muertes anuales debidas a la guerra y al genocidio juntos durante el siglo XX (2,3 millones). Así pues, en cada una de estas cuatro enfermedades, nuestras intervenciones sanitarias salvan más vidas de las que se salvarían con una paz mundial duradera.
Además, estos logros se han conseguido a muy bajo coste. Por ejemplo, en el caso de la viruela, el coste total de la erradicación fue de unos 400 millones de dólares6. Dado que hasta ahora se han salvado más de 100 millones de vidas, esto ha supuesto menos de 4 dólares por vida salvada, lo que es significativamente superior a todas las intervenciones de la DCP2. Además, la erradicación también permitió ahorrar importantes cantidades de dinero. Los países en vías de desarrollo se gastaban aproximadamente 70 millones de dólares al año en la vacunación y el tratamiento rutinario de la viruela, y se perdían más de 1.000 millones de dólares al año en reducción de la productividad7. Incluso sólo en Estados Unidos, la vacunación y la vigilancia de la viruela costaban 150 millones de dólares al año antes de la erradicación8. El programa de erradicación salvó, por tanto, más vidas al año de las que se pierden por la guerra, al tiempo que ahorraba dinero tanto a los donantes como a los receptores, amortizando todos sus costes cada pocos meses. Es una excelente prueba de lo coste-efectiva que puede ser la sanidad mundial.
El caso moral
En estos ejemplos, hemos visto lo increíblemente variable que puede ser el coste-efectividad dentro de la salud global. La intervención menos coste-efectiva en el caso del VIH/SIDA produce menos del 0,1 % del valor de la más coste-efectiva, y si estamos dispuestos a considerar diferentes tipos de enfermedades, esta fracción se reduce a menos del 0,01 %. Por tanto, ignorar el coste-efectividad no significa perder el 10 % o el 20 % del valor potencial que podría haber alcanzado un presupuesto sanitario, sino que puede significar fácilmente perder el 99 % o más. Incluso la elección de la intervención media puede suponer la pérdida del 85 % del valor potencial.
En términos prácticos, esto puede significar cientos, miles o millones de muertes adicionales por no haber priorizado. En contextos en los que no se salvan vidas, significa miles o millones de personas con enfermedades discapacitantes sin tratar.
Aunque otras cuestiones éticas sobre salud global son muy importantes en términos absolutos, su impacto suele ser mucho menor que el del coste-efectividad. Por ejemplo, por motivos de igualdad puede ser peor tratar a un millón de personas en una ciudad relativamente próspera que tratar al mismo número de personas repartidas entre la ciudad y las zonas rurales relativamente más pobres. Sin embargo, no es enormemente peor, no es tan malo como para perder el 99 % del valor. Aprender a tener en cuenta correctamente estas otras cuestiones éticas en nuestra toma de decisiones es un problema importante y estimulante, pero actualmente estamos fallando en un problema mucho más básico, más obvio y más importante: elegir ayudar a más personas en lugar de a menos, para producir un mayor beneficio sanitario en lugar de uno menor.
Retos abordados
Algunas personas no consideran que el coste-efectividad sea una cuestión ética en absoluto, ya que es tan sencilla que parece una mera cuestión de aplicación. Esto es un error. Las personas que deciden cómo gastar los presupuestos sanitarios tienen en sus manos la vida o el sustento de muchas otras personas. Están tomando literalmente decisiones de vida o muerte. La mayoría de las decisiones de este tipo no suelen tener en cuenta el coste-efectividad. El resultado es que mueren miles o millones de personas que de otro modo habrían vivido. Se salva a unos pocos a costa de muchos. Normalmente se hace por desconocimiento de la importancia del coste-efectividad más que por prejuicios, pero los efectos son igualmente graves.
Algunos objetan que las consecuencias no son lo único que importa. Por ejemplo, hay quien piensa que actuar de forma virtuosa o evitar violar los derechos también importa. Sin embargo, todas las teorías éticas plausibles sostienen que las consecuencias son un elemento importante en la toma de decisiones morales, sobre todo cuando se consideran situaciones de vida o muerte, o que afectan a miles de personas. De hecho, estos son precisamente los tipos de casos en los que la gente piensa que puede llegar a ser permisible violar los derechos. Sin embargo, en los casos considerados, ni siquiera existe un conflicto entre la producción de un bien mucho mayor y actuar de manera virtuosa o evitar la violación de los derechos de las personas. Las consecuencias son, pues, de gran importancia moral, sin que haya factores morales graves que cuenten en sentido contrario. Por tanto, los defensores de todas las teorías éticas deberían estar de acuerdo sobre la importancia moral de financiar las intervenciones más coste-efectivas en términos de costes.
También puede preocupar la elección realizada a la hora de estimar los beneficios de las distintas intervenciones sanitarias. Por ejemplo, se puede no estar de acuerdo con la ponderación de la discapacidad, o con el método para obtenerla, o con el descuento de las prestaciones sanitarias, o con la ponderación de las prestaciones en función de la edad de los beneficiarios, o con la necesidad de tener en cuenta otras cuestiones como la igualdad. Sin embargo, nada de esto está en serio desacuerdo con la idea central de esta publicación. De hecho, personalmente tengo muchas de las mismas preocupaciones, pero como se ha mencionado anteriormente, las opciones prácticas a las que nos enfrentamos a menudo implican factores de diez o más entre las diferentes intervenciones, por lo que ninguna de las modificaciones mencionadas aquí cambiará mucho las clasificaciones. Las personas a las que les preocupan los detalles de la medición del coste-efectividad deberían unirse a la comunidad eficaz a fin de mejorar estas medidas, en lugar de pecar por exceso de celo y provocar miles de muertes innecesarias.
Otra razón por la que la gente puede desconfiar inicialmente de la priorización basada en el coste-efectividad es por confundirla con el análisis coste-beneficio. Este último es un método económico de priorización que consiste en determinar los beneficios para cada persona en términos de cuántos dólares estaría dispuesta a pagar, sumarlos y dividirlos por los costes totales para obtener una relación beneficio-coste en unidades de dólares por dólar. Este método es dudoso desde el punto de vista ético, ya que considera que los beneficios para las personas (o grupos) ricos valen más que los beneficios comparables para las personas (o grupos) más pobres, ya que los ricos están dispuestos a pagar más por un determinado beneficio.
Sin embargo, el coste-efectividad del que he hablado en esta publicación es muy diferente, y es un tipo de análisis conocido como análisis costo-efectividad (ACE). Éste no convierte los beneficios en dólares, sino que sólo proporciona una medida bruta de los beneficios en unidades como los DALYs por dólar, o las vidas salvadas por dólar. Por lo tanto, la riqueza de los receptores no es un dato del análisis y no discrimina las intervenciones que favorecen a los ricos.
Puede que se siga desconfiando del coste-efectividad, ya que establece una relación entre los dólares y la salud (o incluso la propia vida). El hecho de llegar a un compromiso entre los llamados valores sagrados, como la vida, y los valores no sagrados, como el dinero, resulta moralmente problemático para muchas personas. Sin embargo, en el análisis del coste-efectividad no se hace ese compromiso. En su lugar, existe una restricción presupuestaria de un número fijo de dólares. El coste-efectividad ayuda a ver cuánto beneficio podría producirse causalmente si ese dinero se gastara en diferentes intervenciones: por ejemplo, salvar mil vidas o salvar diez mil vidas. La única comparación que se hace es entre estos beneficios. Si merece la pena o no gastar el presupuesto para salvar diez mil vidas no forma parte del análisis.
Conclusiones
En muchos casos, ignorar el coste-efectividad en salud global significa perder casi todo el valor que podríamos crear. Por tanto, existe un imperativo moral para financiar las intervenciones más coste-efectivas. Esto no significa aplicar las intervenciones actuales de la forma más económica posible, ya que las mejoras que pueden obtenerse con una sola intervención son bastante pequeñas en comparación. Tampoco significa hacer mediciones retrospectivas del coste-efectividad de las intervenciones que se financian como parte de la evaluación del programa. Por el contrario, significa examinar activamente el panorama de las intervenciones que se pueden financiar y transferir la mayor parte de los fondos a las mejores intervenciones. En el mejor de los casos, también significa ampliar el ámbito de las intervenciones consideradas para incluir todas las que han sido analizadas.
El principal efecto de entender el imperativo moral hacia el coste-efectividad es gastar nuestros presupuestos de forma que se produzcan mayores beneficios sanitarios, salvando muchas más vidas y previniendo o tratando más enfermedades discapacitantes. Pero también denota un hecho muy interesante sobre la financiación de la salud global. Si podemos salvar mil vidas con una intervención y diez mil con otra a igual precio, el mero hecho de trasladar nuestra financiación de la primera a la segunda salva nueve mil vidas. Por tanto, el mero hecho de trasladar la financiación de una intervención a otra más coste-efectiva puede producir casi tantos beneficios como añadir una cantidad igual de financiación adicional. Esto es poco intuitivo, ya que no es el caso cuando una opción es simplemente un 10 % o un 30 % mejor que otra. Sin embargo, cuando una opción es 10 o 100 veces mejor, como suele ocurrir en salud global, la reconducción de la financiación es casi tan buena como añadir nueva financiación directamente a la intervención superior. En tiempos de austeridad mundial y reducción de los presupuestos, es bueno saber cuánto más se puede hacer con los presupuestos existentes.
-
Guide Dogs of America estima en 19.000 dólares el entrenamiento del perro. Si se incluye el coste de adiestrar al receptor para que utilice el perro, el coste se duplica hasta los 38.000 dólares. Otros servicios de perros guía dan estimaciones similares; por ejemplo, Seeing Eye calcula un total de 50.000 dólares por persona/perro, mientras que Guiding Eyes for the Blind estima un total de 40.000 dólares.
-
Cook et al. (2006), p. 954. Su cifra es de 7,14 dólares por cirugía y con una tasa de curación del 77%.
-
Las estimaciones sanitarias proceden de Jha et al. (2004), p. 1204. Las estimaciones del número de muertos por todos los actos de guerra y genocidio en el siglo XX varían entre unos 160 millones y 240 millones, y difieren en cuanto a las muertes que incluyen exactamente. Esta estimación procede de Leitenberg (2006), p. 1.
¡, por favor!